Свинка, или эпидемический паротит, — очень заразная вирусная инфекция. Болезнь передаётся по воздуху или через поверхности, на которые осели капли инфицированной слюны. Как правило, свинка протекает без осложнений и лечится легко, но в некоторых случаях может вызвать воспаление желёз или органов и привести к долгосрочным проблемам со здоровьем, например к бесплодию или глухоте.
Паротит означает «воспаление околоушной железы». В переводе с греческого para — «около, возле», otos — «ухо». Железа может воспаляться из-за множества причин, и, чтобы подчеркнуть заразность заболевания, в название ввели слово «эпидемический» — «способный вызывать вспышки инфекции в группах людей».
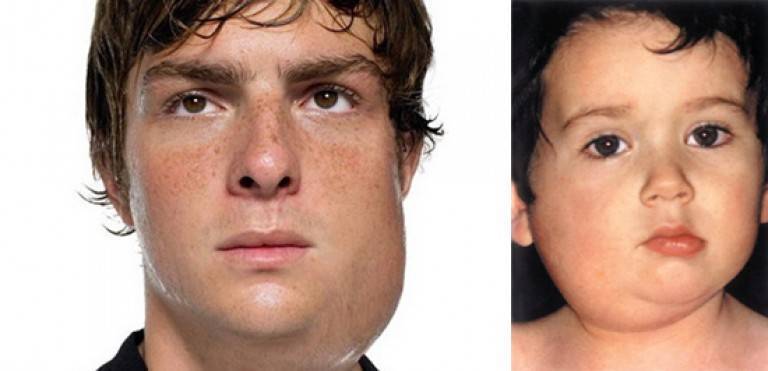
Воспаление слюнных желёз вызывает сильный отёк челюсти и шеи. Лицо при этом округляется — его очертания начинают напоминать мордочку хомяка или морской свинки. Из-за этой характерной особенности заболевание и получило своё неофициальное название. Менее популярное название эпидпаротита — «заушница».
Традиционно болезнь относят к числу детских инфекций, хотя у малышей до 2 лет свинка встречается редко. Чаще всего возраст пациентов — от 2 до 25 лет.
Мальчики и мужчины в полтора раза восприимчивее к инфекции, чем девочки и женщины.
Причины и пути передачи инфекции
Возбудитель эпидпаротита — крошечный сферический патоген парамиксовирус. Вирус паротита очень заразен: заболевают 70–85% людей, которые контактировали с патогеном.
Источником эпидемического паротита является бессимптомный носитель или больной человек.
Паротитная инфекция передаётся воздушно-капельным путём — через капельки слюны, которые заболевший человек выделяет в воздух при разговоре, кашле или чихании. Здоровые люди также могут заразиться через игрушки, посуду, полотенце, мобильный телефон и другие предметы общего пользования, на которые попал вирус, — это так называемый контактный путь передачи.
Механизм развития паротита
Входные ворота для паротитной инфекции — это слизистые оболочки рта, носа и гортани. Здесь вирус размножается в клетках эпителия, а затем с током крови разносится по всем органам. Наиболее чувствительны к патогену железы внешней секреции, в первую очередь слюнные. Также часто страдают поджелудочная и половые железы, реже в процесс вовлекаются щитовидная, вилочковая и грудные железы.
На атаку вирусов организм отвечает воспалением, которое сопровождается отёком, покраснением, болью и повышением температуры. Инфицированные люди максимально заразны в течение 2 суток до появления симптомов и до 9 дней после.
Со второй недели начинается активное освобождение организма от вирусов и формирование стойкого пожизненного иммунитета. Крайне редко встречаются повторные случаи заболевания.
Распространенность заболевания
Почти 81% всех заболевших паротитом — это непривитые против паротита дети и взрослые. Вакцинированные люди тоже могут заболеть свинкой, однако у них болезнь обычно протекает в лёгкой форме и с меньшим количеством осложнений.
В 30% случаев паротит протекает бессимптомно. Это значительно затрудняет выявление и изоляцию инфицированных. Поэтому в детских садах и школах заболевание часто проходит волнообразно и не затихает в течение нескольких месяцев.
Вспышки эпидемического паротита среди взрослых характерны для закрытых коллективов — казарм, общежитий, корабельных судов.
Симптомы паротита
От момента контакта с инфицированным свинкой до первых симптомов может пройти 15–24 дня. Такое «затишье» называется инкубационным периодом, в это время вирус размножается и распространяется по организму, симптомов болезни нет.
До специфических признаков у некоторых людей могут появляться: общее недомогание, головные и мышечные боли, повышение температуры до 37–38 градусов, покраснение горла, снижение аппетита. Такие жалобы свойственны любой респираторной инфекции — заподозрить эпидемический паротит на этой стадии невозможно. Только спустя 1–2 дня развиваются типичные для свинки синдромы — интоксикация и воспаление желёз.
Об интоксикации говорит повышение температуры до 39–40 градусов (при тяжёлом течении заболевания может сохраняться несколько дней). Человек становится вялым, у него болит голова, ломит кости, может появиться рвота.
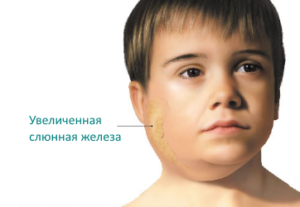
Также воспаляются железы. Чаще всего в инфекционный процесс вовлекаются околоушные слюнные железы — развивается паротит. Вначале возникают болезненные ощущения за мочкой уха, а вскоре (через 1–2 дня) в этой зоне появляется припухлость. Отёк распространяется на щёку и висок, при надавливании пациент испытывает боль, которая усиливается при разговоре и жевании. Даже мысли о еде могут вызывать неприятные ощущения в области уха — из-за выделения слюны. Цвет кожи и температура в месте отёка обычно не изменяются. В течение следующих 2–3 дней воспаление может распространиться на вторую околоушную железу или другие железы организма.
Воспаление желёз, которое часто развивается из-за паротитной инфекции:
субмандибулит — воспаление подчелюстных слюнных желёз, развивается в 10–15% случаев паротита и может быть единственным симптомом болезни;
сублингвит — воспаление подъязычных слюнных желёз, встречается в 5% случаев;
панкреатит — воспаление поджелудочной железы может возникать в 20–40% случаев на 4–6-й день заболевания;
орхит — воспаление мужских половых желёз — она из частых причин мужского бесплодия.
простатит — воспаление предстательной железы, бывает в основном у подростков и взрослых мужчин;
оофорит — воспаление женских половых желёз в 5% случаев, чаще развивается у девочек в период полового созревания.
Значительно реже инфекция вызывает воспаление других желёз организма. Если воспалительный процесс затрагивает молочные железы, развивается мастит, щитовидную железу — тиреоидит, паращитовидные железы — паратиреоидит, слёзную железу — дакриоаденит.
Кроме того, свинка может сопровождаться синдромом поражения нервной системы (центральной и периферической). На то, что в инфекционный процесс вовлечена нервная система, указывает головная боль, бессонница, также могут возникать и более серьёзные проявления с тяжёлым течением:
— серозный менингит — воспаление мозговых оболочек головного и спинного мозга может развиться на 6–8-й день болезни, чаще бывает у детей 3–9 лет;
— энцефаломиелит — воспаление головного и спинного мозга, может появиться на 10–12-й день болезни. Выражается в частичном или полном параличе, нарушении сознания, судорогах и других тяжёлых неврологических симптомах.
— менингоэнцефалит — воспаление оболочек и вещества мозга встречается редко (2–4%), чаще встречается у детей до 6 лет;
— мононевриты — изолированное воспаление черепных нервов, развивается в основном у детей старшего возраста. Чаще страдает лицевой нерв, контролирующий мимические мышцы, и преддверно-улитковый, отвечающий за передачу слуховых и вестибулярных импульсов.
Осложнения эпидемического паротита
Большинство пациентов выздоравливают после эпидемического паротита без каких-либо негативных последствий для организма. Повышенный риск развития осложнений есть у непривитых подростков и взрослых.
Атрофия мужских половых желёз (яичек) развивается в 60% случаев после перенесённого орхита. Нарушается развитие половых клеток (сперматозоидов) и снижается их количество, вплоть до полного отсутствия в семенной жидкости. Это приводит к бесплодию.
По утверждению ВОЗ, паротит — ведущая причина приобретённой нейросенсорной глухоты у детей.
У женщин, которые заболели свинкой в первые 3 месяца беременности, высок риск выкидыша. Данных, как инфекция влияет на развитие плода, нет.
Лечение эпидемического паротита
Специфического лекарства от свинки не существует. Лечение облегчает общее состояние, предупреждает распространение инфекции и развитие осложнений. Пациенты с лёгкой степенью паротита лечатся дома, при среднетяжёлой и тяжёлой — в стационаре. В зависимости от симптомов врач может назначить обезболивающие, спазмолитики, противорвотные, противосудорожные и другие необходимые для скорейшего выздоровления препараты.
Профилактика паротита
Основа профилактики эпидемического паротита — вакцинация по национальному календарю прививок.
Планово прививку делают детям в 12 месяцев, затем повторяют в 6 лет (ревакцинация). Противовирусный иммунитет формируется в 80% случаев. Если человек всё же заболевает, то переносит инфекцию в лёгкой форме, без осложнений.
В первый год жизни ребёнка от паротита защищают материнские антитела, которые циркулируют в его крови. Так происходит только в том случае, если женщина была привита или переболела паротитной инфекцией.
Детям, не привитым от паротита, не позднее 5-го дня от момента контакта с инфекцией вводят иммуноглобулин — препарат, изготовленный из донорской крови и содержащий готовые антитела против вируса.
Автор: м/с Штанько Н.В.